 Реферат: Трофические язвы
Реферат: Трофические язвы
Реферат: Трофические язвы
Введение
Трофические язвы являются наиболее частым осложнением
хронической венозной недостаточности (ХВН) и встречаются у 2% трудоспособного
населения индустриально развитых стран. У лиц пожилого возраста частота
трофических язв достигает 4-5%. Можно с уверенностью говорить о том, что
лечение трофических язв является одной из важнейшей медико-социальной проблем
современного общества. Несмотря
на очевидный прогресс в диагностике и лечении заболеваний вен нижних
конечностей, распространенность трофических язв венозного генеза остается
своего рода константой (1–2% взрослого населения), выявляемой в результате
многочисленных исследований на протяжении последних 30 лет [1–3].
Декомпенсированные формы заболевания чаще наблюдаются у больных пожилого возраста,
однако начальные проявления нарушений трофики кожи и подкожной клетчатки
появляются у большинства пациентов в более молодом возрасте [4]. Трофические
язвы нижних конечностей представляют собой реальную угрозу многим аспектам
качества жизни пациентов. Они характеризуются малой тенденцией к заживлению и
длительным рецидивирующим течением, приводящим к стойкой инвалидизации больных
[5–7].
Решающее значение в развитии трофической язвы как при
варикозной, так и при посттромботической болезни принадлежит венозной
гипертензии, приводящей к реализации целого каскада патологических процессов на
микроциркуляторном уровне, итогом которой является тканевая деструкция.
Основные аспекты патогенеза трофических язв
Причинами возникновения трофических язв являются
нарушения венозного кровообращения, возникающие при варикозной и
посттромбофлебитической болезнях. В результате клапанной недостаточности
подкожных, перфорантных и глубоких вен нарушается отток крови из конечностей,
формируется хроническая венозная гипертензия, инициирующая в последующем цепь
патологических реакций, приводящих к трофическим изменениям и язве.
Рис. 1. Патогенез трофических расстройств при хронической венозной недостаточности (ХВН) (T.Cheatle, H.Scott, 1998).
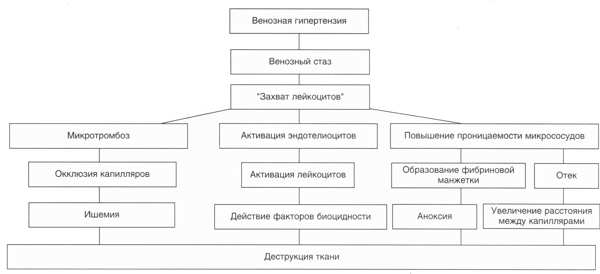
Длительно существующая флебогипертензия увеличивает
капиллярную фильтрацию, которая приводит к дисбалансу между гидростатическим и
коллоидным осмотическим давлением - формируется отек. Дисфункция эндотелия
микроциркуляторного русла сопровождается трансэндотелиальной миграцией
лейкоцитов. Имеющиеся на поверхности эндотелиальных клеток адгезивные молекулы
выборочно связываются с определенными типами лейкоцитов (Т-лимфоциты и
макрофаги). Фиксированные в капилляре лейкоциты становятся причиной обструкции
сосуда, снижения капиллярного кровотока и развития микронекрозов тканей.
Выделяющиеся из активированных лейкоцитов токсичные метаболиты и
протеолитические ферменты приводят к развитию хронического воспаления и
непосредственно влияют на развитие некроза кожи. Кроме того, экстравазация
белка в перевазальное пространство приводит к накоплению фибрина в тканях с
образованием “фибриновых манжет” вокруг капилляров, что усугубляет
метаболические нарушения в тканях, стимулируя эпидермальный некроз.
Немаловажную роль в развитии липодерматосклероза и язв играет
артериоло-венулярное шунтирование. Этот процесс, индуцируемый венозной
гипертензией и окклюзией капиллярного русла, усугубляет процесс ишемии кожи и
мышц.
На фоне гипоксических изменений в тканях у больных нарушается
функция периферических нервных стволов, что проявляется развитием дистальной
полинейропатии, оказывающей неблагоприятное влияние на клиническое течение
трофической язвы.
Клиника заболевания
Формирование венозной трофической язвы происходит, как
правило, в несколько этапов. Первоначально на коже голени, обычно в области
медиальной лодыжки, формируется участок гиперпигментации, возникновение которой
связано с депозицией в дерме пигмента гемосидерина (продукт деградации
гемоглобина). Спустя некоторое время в центре пигментированного участка
появляется уплотненный участок кожи, который приобретает белесоватый, лаковый
вид, напоминающий натек парафина. Развивается так называемая “белая атрофия”
кожи, что можно рассматривать как предъязвенное состояние.
В дальнейшем минимальная травма приводит к возникновению
язвенного дефекта, который при своевременно начатом лечении довольно быстро
закрывается. В противном случае площадь и глубина язвы прогрессивно
увеличиваются, присоединяется перифокальная воспалительная реакция мягких
тканей - острый индуративный целлюлит. Возможно вторичное инфицирование с
развитием локальных и системных гнойно-воспалительных осложнений.
Ряд факторов оказывает существенное влияние на быстроту
формирования трофической язвы. Прежде всего это характер патологии - при
посттромбофлебитической болезни язвы образуются в несколько раз быстрее, чем
при варикозной. Кроме того, неблагоприятными обстоятельствами являются избыточный
вес, длительные статические нагрузки и подъем тяжестей, несоблюдение врачебных
предписаний.
Принципы диагностики
Трофические язвы чаще всего осложняют течение основного
заболевания - варикозной или посттромбофлебитической болезни. Достоверными
признаками связи трофических нарушений кожи с хронической венозной
недостаточностью являются:
1. Объективные критерии поражения венозной системы
(варикозные вены, локализующиеся как в типичных - внутренняя поверхность бедра,
задняя и медиальная поверхности голени, так и атипичных - брюшная стенка,
паховая и надпаховая области - местах).
2. Наличие в анамнезе подтвержденного тромбоза глубоких вен
или ситуаций, указывающих на его высокую вероятность (переломы костей нижних
конечностей, длительная иммобилизация, травматичные абдоминальные хирургические
вмешательства, пункции и катетеризация вен нижних конечностей и др.).
Окончательное суждение о природе трофической язвы выносится
после получения данных инструментальной диагностики.
У больных с венозными язвами в качестве скрининг-метода можно
с успехом применять ультразвуковую допплерографию. Задачами исследования
являются:
- определение характера венозной патологии (варикозная и
посттромбофлебитическая болезнь);
- оценка состояния магистральных артерий.
Более информативным методом является ультразвуковое
дуплексное ангиосканирование с цветовым кодированием потоков крови,
позволяющее:
- точно оценить проходимость и состояние клапанного аппарата
магистральных вен;
- определить причины клапанной недостаточности глубоких вен
(варикозная или посттромбофлебитическая болезнь);
- выявить основные источники низкого вено-венозного сброса (в
т.ч. локализовать несостоятельные перфорантные вены по отношению к трофической
язве);
- выявить атеросклеротические изменения магистральных артерий
конечностей.
Ангиосканирование является обязательным при недостаточной
информативности предшествующей допплерографии, а также у всех пациентов,
которым планируется оперативное вмешательство на венозной системе.
Вспомогательными методами диагностики являются радионуклидная
и рентгеноконтрастная флебография. Они применяются в сложных
диагностических ситуациях, а также при подготовке больных к реконструктивным
или эндоскопическим вмешательствам.
Дифференциальный диагноз
Нарушения трофики кожи с образованием трофических язв
могут возникать при ряде заболеваний. Прежде всего это периферический облитерирующий
атеросклероз. У лиц пожилого возраста (особенно мужчин) ХВН может
сочетаться с атеросклеротическим поражением артерий нижних конечностей. В связи
с этим во время клинического осмотра в обязательном порядке необходимо
определять наличие артериальной пульсации на стопе (передняя и задняя
большеберцовые артерии). Снижение или отсутствие артериальной пульсации
позволяет заподозрить поражение артерий. Кроме этого, венозные трофические язвы
обычно развиваются на медиальной поверхности голени в области внутренней
лодыжки, реже они возникают на латеральной поверхности голени либо носят
циркулярный характер. При атеросклерозе нарушения трофики кожи отмечаются в
местах, наиболее часто травмируемых обувью (тыльная и подошвенная поверхность
стопы, пальцы). Атеросклеротический генез трофических язв косвенно
подтверждается симптомом перемежающейся хромоты и наличием признаков
атеросклеротического поражения других органов и систем (ишемическая болезнь
сердца, нарушения мозгового кровообращения). Неоценимую помощь оказывают данные
ультразвуковой допплерографии с измерением лодыжечно-плечевого индекса. При
уменьшении этого показателя до 0,8 и ниже наличие периферического атеросклероза
сомнений не вызывает.
Диабетические трофические язвы являются следствием
диабетической микроангиопатии и полинейропатии. Наличие в анамнезе сахарного
диабета (обычно инсулинзависимого) при отсутствии признаков ХВН позволяет
поставить правильный диагноз.
Трофические язвы, возникающие на фоне злокачественной
артериальной гипертонии (синдром Марторелла), связаны с ангиоспазмом и
амилоидозом сосудов микроциркуляторного русла. Эта категория пациентов (чаще
женщины) имеют в анамнезе тяжелую гипертоническую болезнь, плохо
корригирующуюся медикаментами. Гипертонические трофические язвы обычно
образуются в атипичных местах (передняя поверхность голени, верхняя треть
голени) и характеризуются выраженным болевым синдромом.
Нейротрофические язвы связаны с повреждением
позвоночника или периферических нервов. Они возникают в денервированных зонах и
отличаются безболезненным течением и крайне плохой регенерацией.
Кроме вышеуказанных причин образование трофических язв также
может происходить при поражениях соединительной ткани (системная красная
волчанка, системные васкулиты).
Страницы: 1, 2


