 Реферат: Перикардит
Реферат: Перикардит
Реферат: Перикардит
Новосибирская государственная медицинская академия
Кафедра терапии педиатрического факультета
Зав. Кафедрой: профессор А.А. Зотов
Преподаватель: доцент Т.Н. Бызова
РЕФЕРАТ
по теме:
«Перикардиты»
Выполнил студент 9 группы
5 курса педиатрического
факультета А.Г. Колбасенко
1999
Введение.
Перикардит — воспаление серозного перикарда, серозной оболочки сердца. Перикардит редко наблюдается как самостоятельная форма патологии, обычно он представляет собой частное проявление полисерозита или возникает как осложнение различных неинфекционных и инфекционных (сепсис, пневмония и др.) заболеваний или травм. В клинической практике к перикардиту относят нередко и такие поражения перикарда, в частности при заболеваниях крови и опухолях, которые в строгом смысле не соответствуют определению перикардита как воспалительного процесса: кровоизлияния в перикард, инфильтрация его леикозными клетками, прорастание опухолевой тканью и т. п.
Об изменениях, развивающихся к перикарде, о накоплении жидкости. сращениях париетальной и висцеральной пластинок серозного перикарда было известно еще античным врачам.С началом патологоана-томических вскрытии в Европе, в 17 — 18 вв., появились более точные описания перикардита в работах Стенона (1669), Ланчизи (1728), Халлсра (1756) и др. Прижизненная диагностика перикардита стала возможной в начале 19 века благодаря разработке методов перкуссии и аускультацип, применение которых позволило установить и описать такие признаки перикардита, как расширение абсолютной тупости сердца (при “водянке околосердия”) и шум трения перикарда. Л. Нагумович (1823) впервые описал больного, погибшего от тампонады сердца в результате выпотного перикардита.
Ж. Буйо (1835) прижизненно диагностировал экссудативпый перикардит при ревматизме. Изолированный туберкулезный перикардит впервые описал в 1802 г. Р. Вирлов.
В 1839-1840 гг. В. Л. Караваев систематически производил парацентез перикарда во время вспышки скорбута в Кронштадте. Пункции перикарда получили распространение в 80-х годах 19 века после экспериментального изучения тампонады сердца, проведенного Розе (1884). В тот же период Орловым (1882) и Розенштейном (1881) осуществлены первые перикардиотомии по поводу гнойного перикардита.
Накоплению знаний о перикардите способствовали достижения бактериологии, иммунологии, внедрение рентгонологии и других методов исследования уже в 20 веке. Об аллергических перикардитах стало известно с тех пор, как Розенхаупт в 1905 г. наблюдал перикардит после введения ребенку дифтерийного антитоксина и были описаны перикардиты после введения противостолбнячной сыворотки. В 30-х годах аллергический перикардит был воспроизведен экспериментально.
Оперативные вмешательства при сдавливающем перикардите и экстраперикардиальных сращениях, предпринятые в начале 20 в., получили достаточное диагностическое и техническос обеспечение в 40-х годах (А. II. Бакулев), Ю.Ю. Джанелидзе.
Классификация
Вследствие редкой нозологической самостоятельности перикардита его классификация ограничивается разделением по этилогии и клинико-морфологическим проявлениям. В Международной классификации болезней это разделение представлено тремя рубриками: ревматический, острый неревматический перикардит, прочие поражения перикарда. Более подробная этиологическая классификация перикардит предусматривает их разделение на группы по виду этиологических факторов, прежде всего на инфекционные и неинфекционные, или асептические, а также перикардиты, вызванные простейшими (амебный, малярийный); паразитарные перикардиты (вызвав ные эхинококком, цистицерком).
К инфекционным относят бактериальные перикардиты -неспецифические, чаще всего кокковые, и специфическис: туляремийный, бруцеллезный сальмонсллезный, дизентерийный, сифилитический. Особое место среди инфекционных перикардитов занимает туберкулезный перикардит. Группа небактериальных инфекционных перикардитов включает вирусные и риккетсиозные перикардиты, (при гриппе, инфекционном мононуклеозе и др.) грибковые перикардиты (актиномикоз, кандидоз). К инфекционным относят также перикардиты, не связанные с непосредственным внедренном возбудителя в перикард и развивающиеся как инфекционно-аллергические, если доказана микробная природа алле-ргизации (например, ревматический перикардит).
Неинфекционными считают первично-аллергические перикардиты, например, при сывороточной болезни; перикардит, вызываемые непосредственным повреждением сердца, — травматические (при закрытых травмах и местных ожогах электроразрядами) и эпистенокар-дическис при инфаркте миокарда; аутоаллергические перикардиты, к которым относят альтерогенные - посттравматические, постинфарктные, посткомиссуро- и постперикардиотомные; перикардиты при системных заболеваниях соединительной ткани (красная волчанка и склеродермия, ревматоид-ный артрит, дерматомиозит), заболеваниях крови и геморрагических диатезах, злокачественных опухолях, болезнях с глубокими обменными нарушениями (уремический, подагрический перикардит).
Выделяют также идиопатический, или острый доброкачественный, перикардит, этиология которого не установлена. Диагноз такого перикардита ставят, по-видимому, не всегда обоснованно в случаях, когда не удается доступными методами установить возбудителя заболевания, или при описании казуистических перикардитов (аллергической природы, и также вызнанных редкими возбудителями, особенно вирусами).
По клиническому течению перикардиты разделяют на острые и хронические, а по клинико-морфологическим проявлениям выделяют фибринозный (сухой), экссудативный (с серозным, серозно-фибринозным или геморрагическим экссудатом), гнойный, гнилостный, экссудативно-адгезивный, адгезивный (слипчивый) и фиброзный (рубцовый).
Под определением «выпотной», или «эссудативный», описывают только ту форму перикардита, при котоpoй в перикардиальной полости накапливается значительное количество жидкого выпота. Течение и диагностика этой формы перикардита существенно отличаются от так называемого сухого перикардита, характеризующегося фибринозным экссудатом. Гнойные и гнилостные перикардиты описываются также обособленно от экссудативных.
Вариантами перикардита являются “жемчужница” (диссеминация по перикарду воспалительных гранулем) и выпотной перикардит с хилезным или холестериновым выпотом в перикардиальной полости. По влиянию на сердечную деятельность хронические адгезивные и фиброзные перикардиты разделяют на протекающие без стойких нарушений кровообращения и на конструктивный, или сдавливающий, перикардит, который нередко сопряжен с обызвествлением перикарда (панцирное сердце).
Этиологическая классификация (Е.Е. Гогин, 1979)
1. Инфекционные:
ревматические;
туберкулезные;
бактериальные (неспецифические - кокковые, в т.ч. при пневмонии, септические; специфические - бр. тиф, дизентерия, холера, бруцеллез, сиб. язва, чума, туляремия)
вызванные простейшими;
грибковые;
вирусные;
риккетсиозные.
2. Асептические перикардиты:
аллергические;
ДЗСТ;
заболевания крови и геморрагические диатезы;
злокачественные опухоли;
травматические;
при лучевом воздействии;
АИ - постинфарктные, посткомиссуротомные, постперикардотомные;
при нарушении обмена веществ - уремии, подагре;
лечение ГЛК;
гиповитаминоз С.
3. Идиопатические перикардиты.
Клиническая классификация (З.М. Волынский).
1. Острый перикардит:
сухой (фибринозный);
экссудативный (выпотной) - серозно-фибринозный, геморрагический, гнойный, гнилостный, холестериновый
с тампонадой сердца;
без тампонады сердца
2. Хронический перикардит:
выпотной;
адгезивный:
бессимптомный;
с функциональными нарушениями сердечной деятельности;
с отложением извести - панцирное сердце;
с экстраперикардиальными сращениями;
констриктивный перикардит.
Е.С. Валигура, 1978:
1. Хронический экссудативный сдавливающий перикардит с умеренными нарушениями гемодинамики или бессимптомный;
2. хронический сдавливающий (рубцовый) перикардит;
3. панцирное сердце (обызвествление перикарда).
хронический - возможен парадоксальный пульс - уменьшение пульсовой волны на вдохе; увеличенная плотная печень (псевдоцирроз Пика);
триада констриктивного перикардита - Веск, 1935 - малое тихое сердце, асцит, повышенное ЦВД.
Этиология и патогенез
Этиология перикардита в значительной мере определяет и патогенез, который соответствует в целом патогенезу воспаления, развивающегося как первичное, инфекционное или как аллергическое. К непосредственным причинам развития перикардита следует относить факторы, первично повреждающие серозную оболочку сердца. В зависимости от природы этих факторов их можно разделить на инфекционные (различные микроорганизмы, грибки, простейшие) и неинфекционыые: иммунные (образование в перикарде комплексов антиген — антитело), в том числе экзоаллорги-ческие и аутоиммунные; токсические, в частности эндотоксические (напр., токсемия при уремии); механические, вызывающие альтерацию перикарда без участия аллергии и инфекционных агентов (трансмуральный инфаркт миокарда, закрытая травма сердца, электрический разряд, кровоизлияния). Такая систематизация этиологических факторов имеет относительное значение для понимания этиологии отдельного случая перикардита, т. к. вo-первых, воздействие этих факторов может быть сочетанным (например, травма и инфекция) и, во-вторых, повреждающее воздействие на перикард одного фактора может быть неоднозначным. Так, например, микрооргапиз.иы и продукты их жизнедеятельности могут в одних случаях выступать в роли инициатора инфекционного воспаления, в других — в роли токсического фактора, в третьих — как аллергические антигены. Для некоторых перикардитов причины их возникновения нельзя считать окончательно установленными — идиопатические перикардиты.
Инфекционные перикардиты.
До широкого применения антибиотиков преобладали бактериальные неспецифические перикардиты, наиболее частыми возбудителями которых были стрептококк, пневмококк, стафилококк. С внедрением в клиническую практику антибактериальной терапии преобладающее место занял стафилококк, устойчивый к ряду антибиотиков. Другие неспецифические бактериальные перикардиты но сравнению с кокковыми встречаются относительно редко. Среди них особое место занимают перикардиты, вызываемые анаэробной флорой, в частности у раненых.
Из специфических инфекционных заболеваний, сопровождающихся перикардитом, имеют значение брюшной тиф, сальмонеллезы, туляремия, легочная чума. При алгидной холере фибринозные наложения на серозном перикарде были частой патологоанатомической находкой, но это поражение перикарда, обычно связанное с дегидратацией, происходило без участия холерного вибриона. Пути проникновения возбудителя в перикард различаются при разных заболеваниях. При сепсисе инфект попадает в перикард гематогенно, при околосердечных воспалениях (медиастинит, плеврит, плевропневмония и т. д.) — контактным путем или лимфогенно. При бактериальном эндокардите проникновение возбудителя в перикард может быть связано с язвенной пенетрацией в зоне клапана аорты или с септико-эмболическим инфарктом миокарда. При некоторых заболеваниях, особенно вирусной этиологии, решающую роль приобретает снижение иммунобиологических свойств организма. Так, течение гриппа, кори, ветряной оспы в ряде случаев осложняется бактериальным кокковой природы.
К развитию перикардита в отдельных случаях приводят бруцеллез, сибирская язва, коли-бациллярпые заболевания, сифилис.
Туберкулезный перикардит наиболее часто развивается при ретроградном проникновении бацилл в перикард по лимфатическим путям из средостенных и трахеобронхиальных лимфоузлов. Различают две формы поражения: туберкулезный перикардит и туберкулез перикарда. Под последним понимают высыпание специфических бугорков без образования выпота: милиарный туберкулез, жемчужница, туберкулома перикарда. О туберкулезном перикардите говорят при наличии выпота, спаечного процесса или обызвествлений. В патогенезе туберкулезного перикардита преобладают инфекционно-аллергические механизмы.
Ревматический перикардит относится к частным проявлениям серозита при ревматизме, патогенез которого и этиологическая связь со стрептококковой инфекцией интенсивно изучаются.
Вирусные перикардиты возникают чаще, чем их удается верифицировать. Во время эпидемии гриппа в 1918—1920 гг. (“испанка”) у каждого четвертого умершего обнаруживали перикардит (обычно вирусно-бактериальной природы). В последние десятилетия хорошо изучен перикардит, вызываемый вирусом гриппа группы А или В. Поражение сердца при гриппе (обычно миоперикардит) может выступать на первый план и при отсутствии специальных серологических и вирусологических исследований, что квалифицировалось как идиопатический, острый неспецифический или доброкачественный перикардит.
Возбудителем острого перикардит может быть вирус Коксаки, причем в ряде случаев симптомы перикардита являются главенствующими в проявлениях болезни. Напротив, при инфекционном мононуклеозе, хотя сердце поражается часто, перикардит возникает редко.
Описаны случаи перикардита при натуральной оспе, эпидемическом паротите, ветряной оспе, адеповирусных инфекциях. Предполагалась вирусная этиология так называемого острого доброкачественного или идиолатичсского перикардита, который в качестве особой формы был описан Барнсом и Борчеллом в 1942 г. Вирусная природа заболевания допускалась ввиду отсутствия микробного возбудителя и с учетом того, что такому перикардиту обычно предшествует катар верхних дыхательных путей. С расширением диагностических возможностей случаи' идиопатического перикардита нашли различное этиологическое объяснение: часть из них имеет аллергическую природу.
Риккетсиозные перикардиты наиболее известны при сыпном тифе. Поражение перикарда у умерших от этого заболевания обнаруживалось в 10,5% случаев.
Грибковые перикардиты встречаются редко. Актиномикоз перикарда возникает в результате контактного распространения из первичного очага в легких и плевре. В связи с широким применением антибактериальных средств некоторое распространение получил кандидамикоз, при котором перикард вовлекается в процесс всегда вторично.
Протозойные перикардиты представляют исключительную редкость. Амебы попадают в перикард только в результате прямого распространения гнойно-воспалительного процесса из печени или легких. Имеются сведения об обнаружении в перикардиальном выпоте малярийного плазмодия.
Неинфекционные (асептические) перикардиты
наблюдаются при закрытой травме (травматический перикардит) грудной клетки, при интраперикардиальных геморрагиях с образованием геморрагического выпота в перикардиальпой полости, а также вследствие других непосредственных повреждений сердца.
Эпистенокардический перикардит является следствием некротических изменений при трансмуральном инфаркте миокарда. Его обнаруживают у 20— 30% умерших от инфаркта миокарда. При подагре перикардит связывают с микротравмами, отложениями солей.
Перикардит при острых лейкозах обусловлен повреждением перикарда лейкозными клетками или кровоизлияниями в перикард. При хронических лейкозах очаги патологического кроветворения возникают в сердце почти в половине случаев, иногда они образуют узелковые разрастания или инфильтрируют оболочки. В отдельных случаях перикардит развивается при лимфогранулематозе и некоторых лимфомах.
Перикардит при опухолях обычно связан с ростом злокачественных новообразований, исходящих из перикарда или прорастающих его извне. Доброкачественные опухоли редко бывают причиной перикардита, за исключением гемангиом серозного перикарда, осложняющихся гемоперикардом, который может привести к развитию перикардита.
Лучевые перикардиты при острой лучевой болезни возникают в результате развития мелких множественных кровоизлияний в обе пластинки перикарда с последующим формированием в ряде случаев серозно-фибринозного перикардита. У больных, которым проводилась лучевая терапия на область средостения и левую половину грудной клетки, Перикардит обнаруживается в сроки от 6 мес. до 3 лет после облучения в дозах 2500—4000 Рад.
Уремический перикардит возникает у больных с почечной недостаточностью, обычно в терминальных ее стадиях (наблюдается более чем у половины больных). Возникновение перикардита не всегда соответствует высокому уровню гиперазотсмип и связано, по-видимому, с выделением серозными оболочками, в т. ч. перикардом, различных токсических веществ, накапливающихся в организме. Острый перикардит наблюдается и у больных, находящихся на гемодиализе; у них часто развивается гемоперикард, что связывают с гепаринизацией. проводимой па фоне уремии. Эти формы протекают особенно тяжело, приводят к тампонаде, а в последующем — к констрикции сердца.
Иммуногенные перикардиты обусловлены изменениями иммунной системы организма под влиянием разных причин. Общим для всех перикардитов этой группы является участие в их патогенезе реакций антиген — антитело, что предполагает предварительную сенсибилизацию организма экзоаллергонами (неинфекционной либо инфекционной природы) или эндоаллергенами, которыми могут быть и измененные собственные ткани организма.
Аллергические перикардиты наблюдаются в ряде случаев после введения вороток (противостолбнячной и др.), при применении некоторых лекарств при сенной лихорадке, как проявление синдрома Леффлера.
Аутоиммунный механизм развития перикардита реализуется при таких заболеваниях, как системная красная волчанка, при которой перикардит наблюдается более чем в половине случаев, склеродермия, ревматоидный артрит, хронический активный гепатит, люпоидный синдром лекарственного неза.
Клиническая картина
Симптоматика перикардита определяется его клинико-морфологи-ческой формой, фазой воспалительного процесса, характером и скоростью накопления экссудата в перикардиальной полости, локализацией и распространенностью спаечного процесса. В острой фазе обычно наблюдается фибринозный, или сухой, перикардит, симптоматика которого видоизменяется по мере появления и накопления жидкого выпота.
Сухой перикардит характеризуется болью и груди и шумом трения перикарда. Первые жалобы больных в начале развития перикардита обычно связаны с ощущением тупых однообразных болей в области сердца. Чаще боли бывают умеренными, но иногда столь сильными, что напоминают приступ стенокардии и заставляют обратиться к врачу. Одновременно могут быть жалобы на сердцебиение, одышку, сухой кашель, общее недомогание, познабливапис, сближающее клиппку заболевания с симптоматикой сухого плеврита. Характерной особенностью болей при перикардите является их зависимость от дыхания, движении, перемены положения тела. Больной не может сделать глубокого вдоха, дышит поверхностно и часто. Боли усиливаются также при давлении на грудную клетку в области сердца. Обычно боль при остром перикардите имеет ограниченную локализацию, но иногда она распространяется на эпигастральную область, правую половину грудной клетки или левую лопатку. В отдельных случаях боли могут быть связаны с глотанием. Возникает болезненность при надавливании над грудиноключпчным сочленением, где проходит диафрагмальный нерв, и у основания мечевидного отростка.
При первичном обследовании больного наибольшее диагностическое значение имеет выслушивание шума трения перикарда. На высоте болей шум трения бывает нежным, ограниченным по протяжению, трудно отлпчпмым от короткого систолического шума. При увеличении фибринозных напластовании на пластинках серозного перикарда болевые ощущения уменьшаются, а шум становится грубым, слышен над всей зоной абсолютной тупости сердца. Он может превращаться в двух- или трехфазный, т. к. возникает в фазе систолы желудочков, быстрого их наполнения и систолы предсердия. В некоторых случаях шум трения может быть непостоянным, выслушивается всего несколько часов. Шум трения всегда ограничен зоной абсолютной тупости сердца или локализуется в какой-то ее части, синхронен с сердечными сокращениями. Важным отличительным признаком перикардиального шума является его плохая проводимость (“умирает там, где родился”); он обычно не проводится в зону относительной сердечной тупости. Напротив, если в этой зоне слышен шум трения, синхронный сердечным сокращениям, он, как правило, не распространяется в зону абсолютной тупости и должен расцениваться как плевроперикардиальный. Для шума трения характерны изменчивость во времени и нередко зависимость от дыхательных фаз. Считают, что шум трения перикарда может усиливаться при надавливании стетоскопом, при изменениях положения тола больного, при запрокидывании головы назад. При фонокардиографии шум трения перикарда отличается преобладанием высокочастотных компонентов, изменчивостью в продолжительности и силе, зависимостью от дыхания, причем изменчивы только высокочастотные компоненты, низкочастотные — более постоянны. Перикар-диальный шум отстоит от I тона дальше, чем клапанный систолический.
В зависимости от этиологии перикардита в одних случаях наблюдается быстрая положительная динамика процесса, шум трения выслушивается всего несколько часов (эпистенокардический перикардит), в других — течение перикардита становится затяжным или рецидивирующим (аутоаллергический перикардит), в третьих — происходит трансформация в выпотной перикардит.
Выпотной, или экссудативный, перикардит представляет собой обычно следующую за сухим перикардитом стадию развития заболевания. Накопление жидкого выпота в иерикардиальной полости может происходить также минуя стадию сухого. Это наблюдается при бурно начинающихся тотальных перикардитах (аллергические) и при первично-хронических «холодных» (туберкулезные, опухолевые). При медленном накоплении жидкости внутри резко увеличенной нерикардиальной полости груди-нореберная поверхность сердца и его верхушка сохраняют соприкосновение с пристеночной пластинкой серозного перикарда или отделяются от него тонким непостоянным слоем жидкости. Шум трения перикарда исчезает не сразу. Сохраняется и верхушечный толчок сердца, но он смещается вверх от нижней и кнутри от левой границ тупости, обусловленной скоплением жидкости в перикарде, т. к. в период систолы из-за растяжения аорты и легочного ствола кровью эти сосуды напрягаются, и сердце отбрасывается вперед к передней грудной стенке, принимая горизонтальное положение и устанавливаясь в переднозаднем направлении поперек перикардиальной полости. В результате резкого перемещения сердца в фазу систолы эхокардиографически устанавливается смещение створок митрального клапана, которое может ошибочно приниматься за пролапс. После удаления жидкости из перикарда эти дополнительные смещения клапанов исчезают.
При больших выпотах перкуторно определяется расширение сердечной тупости во все стороны: влево в нижних отделах до передней и даже сродней подмышечной линии, во втором и третьем межреберьях — до срединно-ключичной линии, вправо в нижних отделах (пятое межреберье) — до правой срединно-ключичной линии (признак Ротча), во втором — четвертом межреборьях — несколько меньше, но также латеральное парасторнальной линии. Правая граница тупости при экссудативном перикардите образует тупой угол перехода к печеночной тупости вместо прямого угла в нормальных условиях — признак Эбштойпа. Расширяясь также вниз, тупость занимает пространство Траубе — признак Ауэнбруггера. В эпигастральной области может отмечаться выбухание за счет давления выпота и увеличения печени (чаще у детей и при хроничеком процессе). Границы тупости меняются в зависимости от положения тела больного: когда он встает, зона притупления во втором и третьем межреберьях сокращается на 2—4 см с каждой стороны (смещается модиально), а тупость в нижних межреберьях на столько же расширяется. Тупость над областью сердца при экссудативном перикардите имеет необычную интенсивность («деревянная»). Изменяются соотношения между зонами относительной и абсолютной тупости: абсолютная тупость в нижних отделах вплотную подступает к границам относительной, возникает резкий переход к тимпаниту над поджатым легким — признак Эдлефсена или Потена. При больших выпотах сзади от угла левой лопатки вниз возникает тупость, сливающаяся по подмышечным линиям с тупостью сердца, которая с трудом отличима от возникающей при левостороннем экссудатипном плеврите. Однако в пределах тупости усилены голосовое дрожание и бронхофония; дыхание ослабленное, с бронхиальным оттенком. Синдром описали Оппольцер (1867) и Эварт (1896). Обусловлен он сдавленном нижней доли левого легкого выпотом, скопившимся кзади от сердца. При наклоне тела больного вперед жидкость в перикарде частично освобождает косую пазуху, легкое расправляется, тупость под лопаткой исчезает, нормализуется дыхание, в этой зоне появляются многочисленные кре-питирующие и глухие мелкопузырчатые хрипы (признак Пинса).
Аускультативио при выпотном перикардите тоны сердца нередко остаются четкими и хорошо слышимыми даже при накоплении в перикардиальной полости большого количества выпота, но только если их выслушивать кпутри от верхушечного толчка; в нижнелевых отделах тупости тоны сердца резко ослаблены, т. к. сердце в растянутой выпотом полости смещено вверх и кзади (равномерное снижение звучности тонов является признаком миогенной дилатации сердца). Шум трения перикарда по мере увеличения объема жидкости в полости сердечной сорочки может ослабевать, улавливается только в определенных положениях больного: при запрокидывании головы назад (симптом А. А. Герке), а также на вдохе. К поздним пpoявлениям выпотного перикардита относятся признаки сдавления органов средостения.
Давление перикардиального выпота на трахею может быть одной причин упорного «лающего» сухого кашля. Сдавление пищевода приводит к затруднению глотания, давление на левый возвратный гортанный нерв — к изменениям голоса. Из-за ограничения подвижности диафргмы перестает участвовать в дыхнии живот (признак Винтера).
Одним из признаков скопления жидкости в перикардиальной полости считают диссоциацию пульса верхушечного толчка — достаточ] полный пульс при слабом толчк Чаще, однако, верхушечный толч( сохраняется даже при наличии в п рикарде большого количества жи кости, хотя и оттесняется от леве и нижней границы перикардиальш тупости (признак Жандрена) выше своего обычного положения. Он определяется в третьем — четверти межреберье кнутри от срединно-ключичной линии вместо четвертого-пятого межреберья в норме.
По мере развития тампонады cepдца все более отчетливыми становятся нарушения кровообращения. Возникает выраженная тахикардия, на- полнение пульса уменьшается. Временами наблюдается альтернирующий пульс. Падает АД, особенно пульсовое. Наполнение пульса при вдохе снижается — этот феномен изучен Куссмаулем и Траубе и получил название парадоксального пульса. А. Добротворский (1884) описал при выпотном перикардите также дифференцированный пульс. Чем выше становится внутриперикардиальное давление, тем более высокие показатели венозного давления (200 мм вод. ст. и больше) регистрируются. Возникает набухание периферических и шейных вен. Характерно, что пульсация шейных вен при этом отсутствует, на вдохе их наполнение увеличивается. Парадоксальный пульс и набухание на вдохе шейных вен Куссмауль описал как двойной инспираторный феномен. Нарастает бледность с выраженной синюшностью губ, носа, ушей. Отечность лица может быть значительно выражена, формируя симптом «консульской головы», «воротника Стокса». Иногда развивается также отек плеча и руки, преимущественное переполнение вен и синюха одной руки, чаще левой (сдавление левой плечеголовной вены). Увеличивается и становится болезненной при пальпации печень, особенно ее левая доля. Асцит появляется раньше, чем периферические отеки. Поскольку и определенных положениях происходит частичная разгрузка бассейна верхней полой вены, больной с нарастающей тампонадой сердца принимает характерное положение в достели: он сидит, туловище наклонено вперед, лбом он опирается на подушку (поза Брейтмана) или встает на колени и прижимается лицом и плечами к подушке. При пporpecсировании тампонады сердца у больного наступают мучительные приступы слабости, сопровождающиеся малым, едва ощутимым пульсом, больной испытывает страх смерти. Кожа покрыта холодным липким потом, цианоз нарастает, конечности холодны. Временами больной теряет сознание. Экссудативные формы лишь иногда приводят к тампонаде и вынуждают к повторным пункциям. В других случаях процесс трансформируется в преимущественно адгезивный, сдавливающий. При отсутствии этих осложнений течение выпотного перикардита бывает доброкачественным.
Ксантоматозный (холестериновый) перикардит развивается в тех случаях, когда абсорбционная способность перикарда резко снижена независимо от первопричины перикардита. В этих условиях в результате медленного распада липопротеиновых комплексов, содержащихся в выпоте, в нем образуются многочисленные кристаллы холестерина. Ксантоматозные перикардиты возникают вне зависимости от уровня холестерина в крови, течение их длительное, прогноз благоприятный.
Гнойный перикардит может начинаться как серозно-фибринозный, становясь в последующем гнойным, или приобретает гнойный характер на ранних стадиях; с самого начала он протекает тяжело. При гнойном перикардите в сердечной сорочке может скапливаться большое количество гноя (до 3 л), но чаще экссудат осумковывается в одном, или нескольких синусах перикарда.
Гангренозный перикардит отличается особой тяжестью течения. В полости перикарда над жидким содержимым накапливается газ. При обследовании больного в положении на спине область сердечной тупости замещена коробочным звуком, а при вертикальном положении — тупость в нижней части отделяется горизонтальной границей от тимпанита в верхних отделах. Граница эта легко смещается при перемене положения тела, сохраняя горизонтальный уровень. При выслушивании поражает обилие и яркость звуковых феномснов — слышится то плеск, то звук падающей капли, то “шум мельничного колеса", то «звон колокольчика».
Адгезивные (слипчивый) перикардиты клинически проявляются по-разному в зависимости от локализации и распространенности спаечного процесса. Заболевание может протекать бессимптомно. Внутриперикардиальные спайки и даже заращение перикардиальной полости в большинстве случаев не ограничивают сердечных сокращений, сердце вовлекает в движения окружающую клетчатку и края легких. Самочувствие при этом не нарушается. У некоторых больных снижается толерантность к форсированной нагрузке, возникают боли в области сердца и расстройства кровообращения при изменении режима движений либо формируется функциональный синдром, получивший название «гиподиастолия быстрого ритма» или «ложноконстриктивный синдром» за сходство с симптоматикой при сдавливающем перикардите.
Нередко при адгезнвном перикардите наблюдаются болевой синдром, резкая одышка, слабость, сухой кашель, возникающие при изменениях условии работы сердца, при перемене положения тела или в начале движения, которые, однако, проходят при продолжении нагрузки. Чаще всего боли, усиливающиеся при физических нагрузках, ограничивают вдох, сковывают больного в определенной иозе, обусловлены внеперикарди-альпыми сращениями. К болям присоединяются функциональные нарушения сердечной деятельности.
Ряд признаков спаечного процесса обнаруживается при внешнем осмотре больного. Можно наблюдать систолическое втяжение области верхушечного толчка (сердечный толчок отрицательный, или симптом Сали—Чудновского). В период диастолы втянутый сокращением сердца участок совершает обратный рывок, создавая впечатление сильного верхушечного толчка. Стремительное заполнение растягиваемого сердца приводит к двум дополнительным симптомам, которыс наряду с систолическим втяжепием области верхушечного толчка составляют триаду, характерную для внеиерикардиальных сращений,— диастолический венозный коллапс Фридрейха и протодиастолический «тон броска». Иногда при этом пальпирующей рукой воспринимается дрожание грудной клетки в области сердца, напоминающее протодиастолическое «кошачье мурлыканье». В редких случаях сзади ниже угла левой лопатки обнаруживается такой же участок систолического втяжения межреберного промежутка, как спереди (симптом Бродбента). Сращения перикарда с передней грудной стенкой при облнтсрированной его полости приводят к тому, что границы абсолютной и относительной сердечной тупости расширяются, сближаются между собой и не меняются при максимальных дыхательных экскурсиях (признак Сейка). У больных с передними и задними сращениями сердца при вдохе расширяется только верхняя часть груди, нижние ребра в движении не участвуют, отмечается асимметрия экскурсий грудной клетки, т. к. левый сосок остается на месте или западает (симптом Венкебаха).
Аускультация сердца при адгезивном перикардите выявляет в отдельных случаях в систолической фазе дополнительный короткий звук — тон щелчка (click). Он близок к концу систолы и на слух воспринимается как раздвоение II тона, но носит постоянный характер, не меняется в зависимости от дыхательных фаз. Как и другие псрикардиальныс шумы, тон щелчка плохо проводится. Кроме тона щелчка, иногда выслушиваются плевроперикардиальные шумы, чаще во втором — третьем межреберьях по левой границе сердца или у мечевидного отростка. Выраженность шумов меняется в зависимости от дыхательных фаз, т. к. шум вызван вовлечением в движения сердца плевры (трение листков плевры в области реберно-медиастинального синуса).
Разнообразие симптомов при внеперикардиальных спайках сердца и непостоянство их сочетаний зависят от разной локализации рубцов. Нередко внеперикардиальные сращения сочетаются с адгезивным плевритом (фибротораксом). При рубцовом медиастиноперикардите больной иногда на вдохе задерживает дыхание на значительно меньший срок, чем на выдохе (признак Купера), из-за нарушений центральной гемодинамики, обусловленных сращениями.
Констриктивный (сдавливающий) перикардит отличается своеобразием клинической картины. Он встречается в 2—5 раз чаще у мужчин, чем у женщин. Наибольшее число заболеваний приходится па возраст 20—50 лет, но иногда заболевание возникает в детском или в пожилом возрасте (старше 60 лет).
Наиболее частой причиной констриктивного перикардита является туберкулез ; до 20—30% всех туберкулезных перикардитах осложняется констрикцией сердца. Бактериальные перикардиты, протекающие по типу гнойных, также приводят к констриктивному перикардиту. Поскольку течение гнойных перикардитов стало более благоприятным и сократилась смертность, возрос процент их перехода в хронические, в частности склерогенные, формы. Образованием грубых рубцов и сращений может заканчиваться и послсраневой перикардит, особенно если он поддерживается инородным телом.
Ведущие клинические проявления сдавливающего П. выражаются так называемой триадой Бека: высокое венозное давление, асцит, «малое тихое сердце». Больные постоянно жалуются па неприятные ощущения в животе, чувство его вздутия, переполнения, тяжести.
Венозное давление выше 250— 300 мм вод. ст. всегда заставляет предполагать сдавливающий перикардит. Признаки венозной гипертензии выявляются при общем осмотре больного. Отмечается цианоз щек, ушей, кистей рук, отечность лица и шеи («консульская голова», «воротник Стокса»). Шейныe вены при констриктивном перикардите остаются набухшими при любых положениях тела больного. Отчетливо видна пульсация крупных вен, их диастолический коллапс. Нажатие на область правого подреберья может усиливать набухание шейных вен (гепатоюгулярньй феномен). Однако периферические вены не расширены, благодаря высокому комиенсаторному тонусу они становятся нитевидными.
Верхушечный толчок сердца у больных со сдавливающим перикардитом но определяется, а иногда замещен систолическим втяженном в области верхушки сердца. Надчревная пульсация отсутствует. Границы сердечной тупости обычно не расширены или расширены в незначительной степени. Сердце больных с констриктивным перикардитом характеризуют как «малое, тихое и чистое». Тони сердца в половине случаев приглушены, но лишь у некоторых больных бывают глухими и даже очень глухими. У многих больных отмечается трехчленный ритм сердца за счет дополнительного тона в протодиастолическую фазу.
К числу более редких физикаль ных симптомов при сдавливающем перикардите относится добавочный пресистолический тон, возникающий в результате усиления систолы предсердий. Он появляется только в тех случаях, когда предсердия мало повреждены рубцовым процессом и резко гипертрофируются, преодолевая высокое венозное давление.
У больных с констриктивным П. в покое и при физической нагрузке ваблюдается постоянная тахикардия. На поздних стадиях в связи с рубцовым прорастанием миокарда предсердий возникает мерцательная аритмия.
Констриктнвный перикардит никогда не протекает без увеличения печени, преимущественно левой ее доли. Функции печени нарушаются в разной степени, пигментный обмен, как правило, не нарушен. Одновременно увеличивается и уплотняется селезенка.
Различают три стадии развития хронического констриктивного перикардита: начальную, выраженную и дистрофическую. В начальной стадии больной отмечает слабость и одышку при ходьбе, становится неспособным к физическим нагрузкам, появляется пастозпость лица; венозное давление повышается преимущественно после нагрузок, отсутствует венозный застой. Критерием перехода в стадию выраженных явлений считают развитие у больного постоянной венозной гипертензпи с одутловатостью лица, цианозом, набухлостью шейных вен и особенно появление асцита. Характерно сочетание синдрома гипертепзии в системе верхней полой вены и нарушений печеночного и портального кровообращения, соотношение которых в отличие от случаев тампонады сердца не зависит от положения тола больного.
Дистрофическая стадия развивается на поздних этапах болезни, чаще всего из-за несвоевременной диагностики копстриктивиого перикардита. У больных возникает глубокая астения. Они резко истощены; мышцы атрофируются, ткани утрачивают тургор. Появляются трофические язвы, развивается контрактура крупных суставов. Наряду с асцитом н выпотом в плевральных полостях развиваются отеки нижних конечностей, затем половых органов, тела, лица и рук.
Диференциальный диагноз
Дифференциальный диагноз при разных клинико-морфологических формах перикардита проводится с различными заболеваниями.
При остром перикардите болевой синдром и нарушения деятельности сердца, нередко требуют проведения дифференциальной диагностики с проявлениями ишемической болезни сердца. При перикардите, в отличие от болей коронарного генеза, боли имеют более постепенное начало, однообразны, длятся часами и сутками, они не снимаются нитроглицерином, временно ослабевают при применении анальгетиков. Обычно отсутствует типичный для ишемической болезни сердца анамнез, боли появляются впервые. В отличие от изменений ЭКГ при остром инфаркте миокарда, при остром перикардите отсутствуют изменения комплекс QRS и имеются специфические изменения ЭКГ:
а) подъем сегмента SТ носит конкордантный характер;
б) нередко отмечается постепенное распространение характерных изменений ЭКГ от нескольких отведении на почти все или все отведения; в) сегмент ST в ранний период приподнят больше к концу электрической систолы и обращен вогнутостью вверх, а зубец Т сохранен и даже повышен;
г) наблюдается более быстрая динамика изменений зубца Т уже в течение 1—2 дней;
д) переход зубца Т в отрицательный происходит только после возвращения сегмента ST к изолинии.
Дифференцировать хронический вьшотной перикардит приходится чаще всего с накоплением в перикардиальной полости содержимого невоспалительного происхождения (гидроперикард, гемоперикард). Надежно отличить от выпотного перикардита гидроперикард возможно только путем пункции с лабораторным исследованием полученной жидкости. От экссудата жидкость при гидроперикарде отличается прозрачностью, бедностью форменными элементами крови, низким удельным весом (меньше 1,018) и низким (менее 3%) содержанием белка с отрицательной реакцией Ривальты. При выпотных перикардитах опухолевой природы нередко возникает необходимость их дифференциации с туберкулезным перикардитом. Для опухолевого перикардита характерно постепенное начало (кроме случаев прорыва в полость перикарда распадающейся опухоли), неуклонное течение с постоянным накоплением выпота («неиссякающий экссудат»), неэффективность противотуберкулезного и противовоспалительного лечения.
Констриктивный перикардит необходимо дифференцировать с заболеваниями, при которых наблюдаются сходные нарушения кровообращения за счет гиподиастолии (так называемая констриктивная кардиопатия). К таким заболеваниям относят фпбропластическнй париетальный эндокардит Леффлера, первичный амилоидоз сердца, отдельные случаи кардиосклероза. Признаки преимущественного сдавления правых отделов сердца, в частности разгруженность малого круга, следует рассматривать как аргумент в пользу констриктивпого перикардита (при констриктивпых кардиопатиях в большей степени страдает левый желудочек). В пользу перикардиального сдавлепия свидетельствуют острый перикардит в анамнезе, клинические или рентгенологические признаки наружных сращений перикарда, участки обызвествления по контуру сердца; отсутствие смещения сердца при переменах положения тела, а также несмещаемость его электрической оси; наличие экссудата в перикардиальной полости. При отсутствии хотя бы части из этих признаков исключение констриктивных карднопатий затруднительно, показания к хирургическому лечению сомнительны.
Лечение
Лечение перикардита складывается из проведения этиотропной, патогенетической и симптоматической терапии, включая, при необходимости, хирургическое лечение.
Этиотропное лечение наиболее эффективно при инфекционной, в частности кокковой и бактериальной, этиологии перикардита, когда возможно применение антибиотиков и других антибактериальных средств. В случаях, когда природа сухого или экссудативного перикардита не выяснена, от антибактериальной терапии следует воздержаться, учитывая возрастающее число неинфекционных форм, связанных с сенсибилизацией организма. Если установлен гнойный перикардит или связь его с гнойпым процессом, антибиотики должны назначаться незамедлительно. При неспецифических бактериальных перикардитах и инфицированных ранениях грудной клетки назначают пенициллин или его полусинтетиче-ские производные, антибиотики из группы аминогликозпдов (гентамицин, канамицин, стрептомицин и др.). Когда установлен микроб - возбудитель, антибиотик избирают по спектру действия, наиболее соответствующему данному микробу. Применяют также сульфаниламиды, бактрим.
Специфические перикардиты при различных инфекионных заболеваниях лечат антибиотиками в соответствии с чувствительностью возбудителей. При туберкулезных перикардитах назначают стрептомицин или рифампицин в сочетании с другими туберкулостатическими препаратами.
Патогенетическая терапия включает применение средств, обладающих противовоспалительным, противоэкссудативным действием, что связано с участием в патологическом процессе при большинстве инфекционных перикардитов инфекционно-аллергических механизмов с гииерроак-тивностью. При аллергических и аутоиммунных формах перикардита неспецифическая противовоспалительная терапия становится ведущим направлением лечения. При легких субклинических вариантах сухих перикардитов ограничиваются лечением основного заболевания, иногда вводят анальгин с учетом его противовоспалительного и обезболивающего действия. Как и при других серозитах, при активном перикардите следует отменить антикоагулянты, если больной их получал, а при низком содержании протромбина назначают витамин К.
К глюкокортикоидной терапии как к наиболее мощному противовоспалительному лечению прибегают при системной красной волчанке, ревматоидном артрите, а также ревматизме, т. к. вовлечение в процесс перикарда свидетельствует о высокой активности ревматизма (III степень), а сам перикардит ухудшает прогноз болезни. К средствам патогенетической терапии относятся также антигистаминные препараты при аллергических перикардитах и применение витаминов, особенно аскорбиновой к-ты, к-рая в острых случаях вводится внутривенно.
При сухом перикардите назначают анальгетики и нестероидные противовоспалительные препараты — анальгин, ибупрофен, вольтарен, ацетилсалициловую кислоту.
Симптоматическая терапия при сухом перикардите направлена на устранение боли (введение анальгина, реопирина, иногда наркотических анальгетиков), а при вьшотных и адгезивных формах перикардита — на восстановление деятельности сердца, нормализацию кровообращения.
При развитии тампонады сердца применение кардиотонических средств неэффективно и не показано. Только в случаях, когда диагноз неясен н необходимо исключить миогенный характер недостаточности кровообращения, допустимо провести пробную терапию сердечными гликозидами.
При быстром накоплении выпота назначают бессолевую диету, количество употребляемой в течение суток жидкости ограничивают до 500— 600 мл. Вводят диуретики — 40 мг фуроссмида (лазикса) внутривенно, в последующем внутрь по 80—120 мг фуросемида в день. При хронических экссудатпвных перикардитах попытки уменьшить количество выпота в перикарде с помощью мочегонных средств нередко оказываются успешными. При острых же перикардитах, в их инициальный период, дпуретики малоэффективны, и больным показана пункция перикарда, после которой назначение мочегонных средств в ряде случаев помогает предотвратить повторные пункции пли увеличить интервалы между ними.
Показаниями к пункции перикарда являются тампонада сердца (жизненные показания, пункция производится в срочном порядке), гнойный характер процесса и затягивающееся рассасывание экссудата (лечебно-диагностическая пункция), выпотной перикардит, природа которого нуждается в уточнении нли верификации (диагностическая пункция).
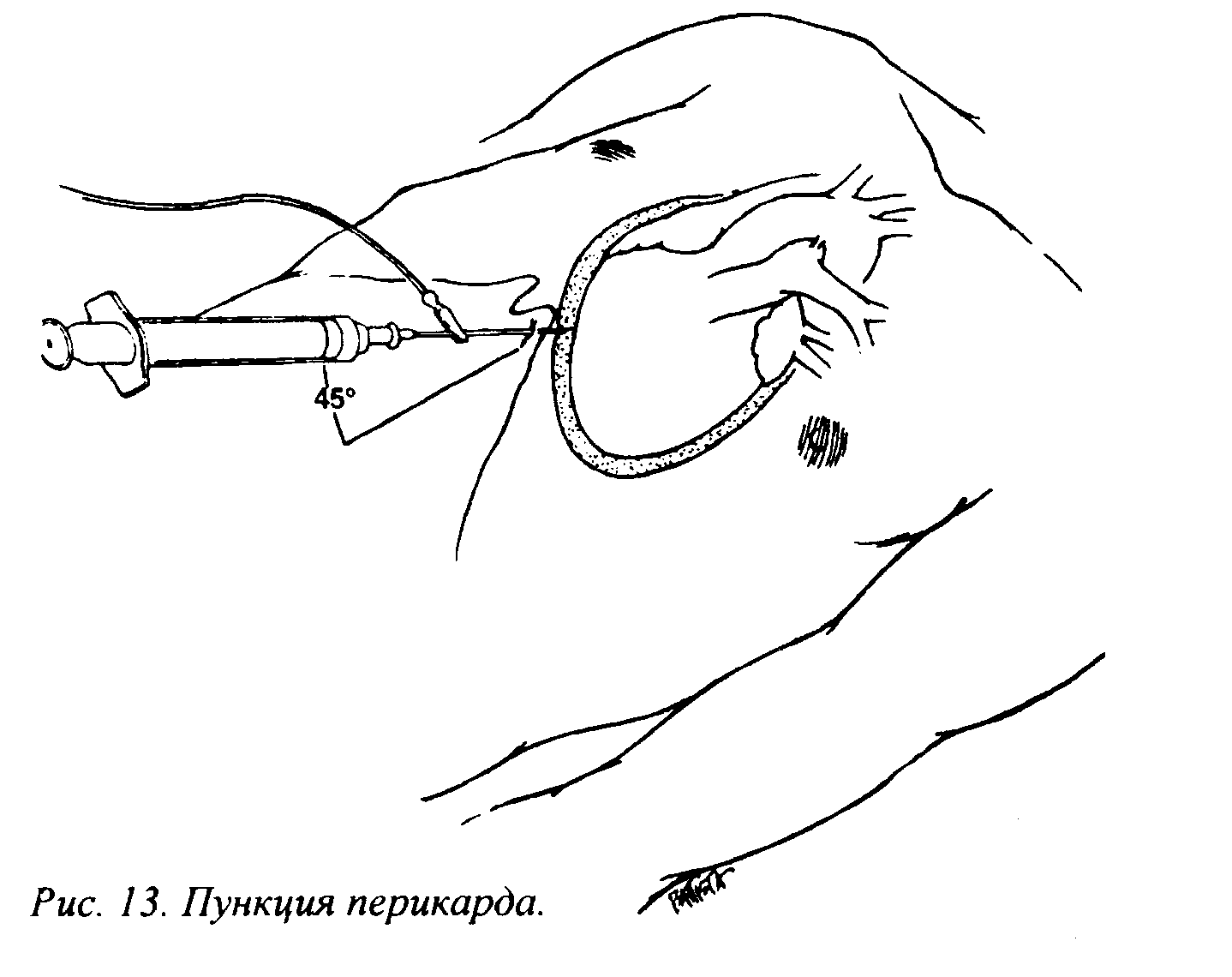
При сдавливающих формах перикардита эффективно только хирургическое лечение. Консервативное лечение может быть испытано у больных с еще не доказанным констриктивпым перикардитом и при незначительных степенях сдавлсния сердца, пока вопрос о целесообразности операции не может быть решен, а также у больных, тяжелое состояние которых делает оперативное вмешательство бесперспективным. Целью консервативного лечения является устранение тех нарушений кровообращения, которые зависят от мышечной недостаточности сердца или связаны с рефлекторным нарушением его деятельности (ложноконстриктивный синдром). Больному создают условия физической разгрузки, назначают постельный режим, щадящую диету, ограничение соли и жидкости. Применяют сердечные гликозиды, мочегонные, а нри подозрении на активный миокардит — препараты пиразолона или глюкокортикоиды. Больные, состояние которых исключает возможность хирургического лечения сдавливающего перикардита, требуют постоянного ухода; они должны соблюдать полупостельныи режим, употреблять легкую, по богатую белком пищу с ограничением соли. Им назначают мочегонные средства, а при массивном асците и гидротораксе прибегают к пункциям.
Использованная литература:
Гогин Е.Е. “Перикардиты” , журнал «Кардиология», 1991, т.31, №2.
Гогин Е.Е. “Болезни перикарда”, М., 1986 г.
Большая медицинская энциклопедия, 1982г, т.29.
Справочник “VIDAL”, 1999 г.
Валигура Я.С. “Хронические сдавливающие перикардиты”, 1978, Киев.


