 Реферат: Осложненный аппендицит
Реферат: Осложненный аппендицит
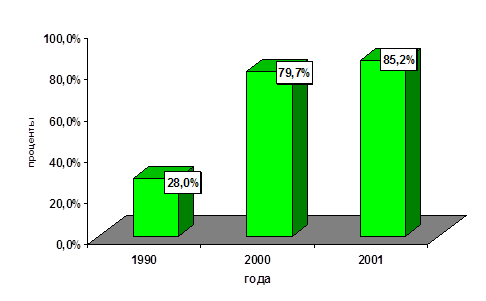 |
Успех лечения больных ОА зависит от строгого соблюдения 3 стратегических принципов терапии (Б.Р. Гельфанд, 1998г.):
1. Адекватная хирургическая санация;
2. Корригирующее интенсивное лечение
3. .Оптимизированная антимикробная терапия;
При осложненных формах острого аппендицита производили аппендэктомию и дренирование брюшной полости.
При разлитом, общем гнойном перитоните, межкишечных абсцессах, выявленных спайках в брюшной полости операцию заканчивали наложением лапаростомы с дальнейшими программированными ревизиями и санациями брюшной полости (до 2-4 раз).
С 1990г. воздействие на очаг инфекции (хирургическая тактика) изменений не претерпела.
Воздействие на организм больного в настоящее время (1998-2000гг.).
Полноценная и рационально сбалансированная стратегия интенсивной терапии тяжелых форм гнойно-воспалительных заболеваний позволяет в значительной мере модулировать воспалительный ответ организма [П.И. Миронов, 2000г.]. Рациональное лечение заключается в поддержании адекватного уровня доставки кислорода за счет парентерального введения жидкости, респираторной поддержки и титрования вазопрессоров, полноценной нутритивной поддержке, осуществляемой как энтерально, так и парентерально. Артериальное давление у пациентов с гипотензией поддерживается постоянной инфузией инотропных препаратов: допамином, добутамином. В комплексе лечения тяжелых форм гнойно-воспалительных заболеваний включено внутрисосудистое лазерное облучение крови (ОА, разлитой гнойный перитонит и общий гнойный перитонит). В качестве источника лазерного облучения использовали гелий неоновый лазер с длиной волны 632,8 нм мощностью от 5 мВт до 15 мВт. Сеансы внутрисосудистого лазерного облучения крови проводили ежедневно до 5 процедур. Суммарную удельную дозу облучения за один сеанс выбирали из расчета 0,1Дж на 1кг массы тела пациента.
Изучение результатов показало, что при применении внутрисосудистого лазерного облучения происходило стойкая нормализация температуры, отмечено достоверное снижение СОЭ, лейкоцитоза, нарастание абсолютного числа лимфоцитов, до 67,1 ± 2,5%, ЛИИ уменьшался в 1,2-1,5 раза. Одновременно с уменьшением эндотоксикоза отмечалась тенденция к нормализации газового состава крови. Одновременно с уменьшением эндотоксикоза отмечалась тенденция к нормализации газового состава крови.
Необходимость включения иммуноглобулинов в комплекс терапии гнойно-воспалительных заболеваний является общепризнанной. Считается, что внутривенно введенные иммуноглобулины связывают микробные антигены и их токсины, усиливают фагоцитоз. Всем больным с тяжелым течением осложненного аппендицита применяли иммуноглобулин человеческий нормальный для внутривенного введения в дозе 5мл/кг массы тела 3-5 дней подряд со скоростью не более 2мл/кг/час. Введение иммуноглобулина наиболее результативно в раннюю фазу септического процесса - фазу гипердинамики кровообращения.
Использование в комплексном лечении гнойно-воспалительных заболеваний препаратов, стимулирующих лимфообразование, в сочетании с непрямой лимфатической терапией способствовало активации дренирующей функции лимфатической системы, что сопровождалось усиленным выведением клеточных токсинов из тканей в лимфу с последующим дезинтоксикационным эффектом.
Уместно еще раз подчеркнуть, что антибактериальная терапия, не заменяя жизнеспасительной хирургической санации, существенно влияет на эффективность лечения гнойно-воспалительных заболеваний.
Чувствительность микроорганизмов к антибактериальным препаратам при осложненных формах острого аппендицита с 1990г. до 2001г. претерпела серьезные изменения.
Данные о чувствительности возбудителей осложненного аппендицита представлена в предлагаемых таблицах.
Данные чувствительности E. coli при ОА, 1990г:
|
е. соli |
Антибиотик |
| 75% | Ампициллин |
| 87,5% | Карбеницилин |
| 75% | Канамицин |
| 87,5% | Гентамицин |
| 100% | Левомицетин |
Данные чувствительности микроорганизмов при ОА, 1998-2001 гг.
|
Гемолит. Е. coli |
Негемолит. Е. coli |
P.aeruginosa |
Антибиотик |
| 0% | 0% | Ампициллин | |
| 40% | 0% | Оксациллин | |
| 0% | 0% | Карбеницилин | |
| 88,8% | 30% | Цефалотин | |
| 90% | 50% | Цефазолин | |
| 50% | Цефтазидим | ||
| 90% | 100% | Мандол | |
| 30% | 0% | Канамицин | |
| 90% | 50% | 100% | Гентамицин |
| 99,8% | 80% | 100% | Амикацин |
| 0% | 0% | Линкомицин | |
| 0% | 0% | Фузидин | |
| 88,8% | 80% | Левомицетин |
Хотя чувствительность к левомицетину остается достаточно высокой, следует учитывать, что левомицетин, оказывает токсическое действие на кроветворную систему, вплоть до апластической анемии, наиболее чувствительны к препарату дети. [М.Д. Машковский, 1993г.].
Из приведенных выше данных можно сделать заключение о произошедших серьезных изменениях в чувствительности микроорганизмов к антибактериальным препаратам при осложненных формах острого аппендицита с 1990 по 2000 г.г. Так, E.coli резистентна к ампициллину, карбенициллину, канамицину. Значительно снизилась чувствительность E.coli к гентамицину.
При проведении анализа историй болезней пациентов с осложненными формами аппендицита, выявлены следующие тенденции при назначении антибактериальной терапии.
Антибиотикопрофилактика (АБП) в 2000 году проводилась 2 пациентам с использованием карбенициллина. Необходимо подчеркнуть, что при практически полном отсутствии чувствительности основных возбудителей заболевания к данному препарату, выше указанная АБП не имела смысла. В 2001 году антибактериальные препараты с профилактической целью получили 10 пациентов (у 6 больных из данной группы применяли цефазолин, у остальные детей либо оксациллин (2 человек), либо – карбенициллин).
Первым курсом антибактериальной терапии в большинстве случаев назначали следующие препараты:
|
2000 год |
2001 год |
||||
| Оксациллин | 74,4% | 42,3% | Цефазолин | 70,7% | 48,8% |
| Гентамицин | 92,3% | Гентамицин | 95,1% | ||
| Метроджил | 61,5% | Метроджил | 75,6% | ||
| Карбенициллин | 16,7% | Цефотаксим | 19,5% | ||
Как видно из таблицы, дети с осложненными формами аппендицита за исследуемый период, практически все получали гентамицин (92,3% и 95,1% соответственно), в более половины случаев применяли метроджил.
В 2000 году основными антибиотиками, которые назначали первым курсом антибактериальной терапии были оксациллин (74,4%), карбенициллин (16,7%). Комбинацию препаратов из гентамицина, метроджила, оксациллина получили 52,6% детей.
В 2001 году первым курсом применяли цефазолин (70,7%) и цефатоксим (19,5%). Использование оксациллина сократилось до 8,5%. Комбинацию гентамицина, метроджила, цефазолина или цефатаксима применяли у 64,7% детей. Терапия метронидазолом, цефалоспоринами 3-го поколения проводилась, в основном, при гангренозно-перфоративном аппендиците с диффузным или разлитым гнойным перитонитом. В 4,8% случаев применялись аминогликозиды III (нетилмицин, амикацин).
Второй курс антибактериальной терапии проводился с учетом чувствительности высеваемой микрофлоры.
В 2000 году в половине случаев применялся левомецитин (55,1%), причем 28,2% больных получили антибиотикотерапию по следующей схеме:
1 курс: гентамицин + метроджил + оксациллин или карбенициллин
2 курс: левомецитин один или в сочетании с пероральным применением метронидазола.
Использование метронидазола вторым курсом антибиотикотерапии в 2000 году отмечено у 33,3% больных.
В 2001 году количество применения левомецитина уменьшилась до 30,5%, а метронидазола увеличилась до 43,9%. При проведении второго курса у 9,8% детей использовали препарат из группы фторхинолонов (ципролет).
При достоверной стабилизации состояния больного осуществляли ступенчатый переход к пероральному приему препаратов.
При сравнении применения антибактериальных препаратов в отделении гнойной хирургии за 2000-2001 гг. выявлены следующие тенденции:
- значительное уменьшение доли полусинтетических пенициллинов;
- уменьшение доли левомицетина для второго курса терапии – это связано с тем, что левомецитин, наряду с полимиксином, ампициллином, угнетает опсоно-фагоцитарную систему иммунитета. Цефалоспорины и гентамицин индифференты по отношению опсоно-фагоцитаной системе [Ерофеев В.В., Лирцман И.В., 1999 г.];
- применение для антибиотико профилактики цефалоспоринов I – III и гентамицина;
- применение ступенчатой антибактериальной терапии для второго курса, что не ухудшает прогноз и уменьшает моральные и материальные затраты при производстве инъекций
- уменьшение длительности применения антибактериальных препаратов.
В 2000 году средний койко-день при осложненном аппендиците составил 22,7 и 2001 году – 19,6.
Количество осложнений в 2000 году (90 больных) – 11, в том числе инфильтратов брюшной полости – 7, абсцессов брюшной полости – 2, продолженных перитонитов –2. Количество осложнений в 2001 году (80 больных) – 8, в том числе инфильтратов брюшной полости – 5, абсцессов брюшной полости – 1, продолженных перитонитов –2, причем в 2001 году продолженный перитонит обусловлен в обоих случаях изначально неверной тактикой при первой операции.
|
Осложнение |
2000 год |
2001 год |
| Инфильтраты | 7 | 5 |
| Абсцессы брюшной полости | 2 | 1 |
| Продолженный перитонит | 2 | 2 |
| Всего | 11 | 8 |
Летальных исходов при остром аппендиците в клинике детской хирургии ИГМА нет в течение 9 лет.
6. Выводы:Проведенные исследования показали:
1. Наиболее часто осложненный аппендицит встречается у детей мужского пола., большую часть больных с осложненными формами острого аппендицита составляют городские дети
2. Безусловным лидером в этиологии осложненных форм аппендицита является E.coli
3. Чувствительность E.coli к антибактериальным препаратам претерпела серьезные изменения: отмечена резистентность к ампициллину, карбенициллину, оксациллину, канамицину, сохраняется хорошая чувствительность к цефалоспоринам I – IV и аминогликозидам II – III.
4. Адекватная антибактериальная терапия, наряду с хирургическим лечением и интенсивной терапией, позволяет сократить длительность пребывания больного в стационаре и уменьшить количество осложнений.
7. Практические рекомендации1. Для антибактериальной терапии осложненных форм острого аппендицита применять цефалоспорины I – III и аминогликозиды II – III.
2. Антибиотикопрофилактику проводить при всех операциях по поводу острого аппендицита цефалоспоринами I – III.
3. Для второго курса антибактериальной терапии использовать метронидазол, ципролет в виде ступенчатой терапии.
4. При разлитых и общих гнойных аппендикулярных перитонитах применять цефалоспорины III – IV в сочетании с аминогликозидами и метронидазолом.
5. В современных условиях клиника должна иметь «банк» антибиотиков, включающий: пенициллины (в том числе – Уназин, Тазоцин), цефалоспорины (в том числе – Мандол, Клафоран, Фортум, Цефобид, Роцефин, Кейтен); карбапенемы (Меронем); аминогликозиды (тобрамицин, амикацин, нетромицин); линкосамиды (клиндамицин); фторхинолоны (офлоксацин, пефлоксацин, ципрофлоксацин) и противогрибковые препараты (флюконазол, амфотерицин)
8. Список использованной литературы
1) Н.В. Белобородова. Современные экономичные режимы антибиотикотерапии в педиатрии и детской хирургии. Информационное письмо. Москва, 2000 год.
2) Н.В. Белобородова. Оптимизация антибактериальной терапии в педиатрии: современные тенденции.// Русский медицинский журнал-1996.-т. 5.
3) В.А. Бушмелев, Н.В. Александрова, В.Н. Лютин. Антибактериальная терапия гнойной хирургической инфекции и раневых осложнений у детей. Информационное письмо. Ижевск, 1998год.
4) Е.Б. Гельфанд. Абдоминальный сепсис при перитоните: клиническая характеристика и эффективность антибиотикотерапии. // Автореферат дисс. канд. мед. наук, Москва, 1999 год.
5) Б.Р. Гельфанд, С.З. Бурневич, В.Е. Гиткович. Абдоминальный сепсис. Современный взгляд на нестареющую проблему. Стратегия и тактика лечения. Часть 2 // Вестник интенсивной терапии, 1997 год.
6) Б.Р. Гельфанд, С.З. Бурневич, Е.Б. Гельфанд. Антибактериальная терапия абдоминального сепсиса. Вестник интенсивной терапии, 1998 год. Сборник «Антибактериальная терапия».
7) С.Я. Долецкий, В.Е. Щитинин, А.В. Артапова. Осложненный аппендицит у детей. – Л.: Медицина, 1982. – 192 с.
8) Ю.Ф. Исаков, Э.А. Степанов, А.Ф. Дронов. Острый аппендицит в детском возрасте /АМН СССР. – М.: Медицина, 1980, 192 с.
9) Ю.Ф. Исаков, Н.В. Белобородова. Алгоритмы антибактериальной терапии тяжелых инфекций. Информационное письмо. Москва, 2000 год.
10) М.Д. Машковский. «Лекарственные средства», М.,1993 год, тт.1,2.
11) Н.В. Маркова, В.И. Калиничева. Педиатрическая фармакология. //Москва, «Медицина»-1987 год.
12) П.И. Миронов. Диагностика и интенсивная терапия сепсиса у детей. Учебное пособие для врачей. Уфа, 2000год.
13) Л.Б. Новокрещенов, О.Н. Андрущенко. Особенности лечения хирургического сепсиса и гнойно-резорбтивной лихорадки у детей. // Клиническая хирургия.-1983 год, №6.
14) Анатомия человека: в двух томах. Под ред. М.Р. Сапина - 2-е изд., перераб. и доп. – М.: Медицина, 1993
15) А.М. Светухин. Хирургический сепсис: клиника, диагностика, лечение. // Клиническая фармакология, 2, 1999 год.
16) Л.С. Страчунский, С.В. Сидоренко. Антибиотики и химиотерапия. 1999 год, 44(11).
17) Я Б. Юдин, Ю.Д. Прокопенко, К.К. Федоров, Т.А. Габинская. Острый аппендицит у детей – М.: Медицина, 1998. – 256 с.
18) В.П. Яковлев, А.М. Светухин, А.А. Звягин. Антимикробная химиотерапия больных с гнойно-септическими заболеваниями в отделении интенсивной терапии. Хирургия, 10,1999 год.
19) Материалы и статьи c http://www.antibiotic.ru; www.consilium-medicum.ru и www.microbiology.ru


